Obsah
Exogenní alergická alveolitida se také nazývá hypersenzitivní pneumonitida. Zkratka pro nemoc je EAA. Tento termín odráží celou skupinu onemocnění, která postihují intersticium plic, tedy pojivovou tkáň orgánů. Zánět se koncentruje v plicním parenchymu a malých dýchacích cestách. Dochází k němu, když se do nich zvenčí dostávají různé antigeny (plísně, bakterie, živočišné bílkoviny, chemikálie).
Poprvé byla exogenní alergická alveolitida popsána J.
V budoucnu bylo možné prokázat, že alergická alveolitida exogenního typu může být vyvolána jinými příčinami. Konkrétně v roce 1965 C. Reed a jeho kolegové zjistili podobné příznaky u tří pacientů, kteří chovali holuby. Začali takové alveolitidě říkat „plíce milovníků ptáků“.
Statistiky posledních let naznačují, že onemocnění je poměrně rozšířené mezi lidmi, kteří díky své profesionální činnosti přicházejí do styku s peřím a prachovým peřím ptáků a také s krmnými směsmi. Ze 100 obyvatel bude exogenní alergická alveolitida diagnostikována u 000 lidí. Zároveň je nemožné přesně předpovědět, u kterého konkrétního člověka, který je alergický na prachové peří nebo peří, se rozvine alveolitida.
Jak ukazuje praxe, u 5 až 15 % lidí, kteří interagovali s vysokými koncentracemi alergenů, se vyvine pneumonitida. Prevalence alveolitidy u jedinců, kteří pracují s nízkými koncentracemi senzibilizujících látek, není dosud známa. Tento problém je však dosti akutní, neboť průmysl se každým rokem rozvíjí stále intenzivněji, což znamená, že se do takových aktivit zapojuje stále více lidí.
Etiologie
Alergická alveolitida se vyvíjí v důsledku vdechování alergenu, který vstupuje do plic spolu se vzduchem. Jako alergen mohou působit různé látky. Nejagresivnějšími alergeny jsou v tomto ohledu spory plísní ze shnilého sena, javorové kůry, cukrové třtiny atd.
Také by se nemělo odepisovat pyl rostlin, proteinové sloučeniny, domácí prach. Některé léky, jako jsou antibiotika nebo deriváty nitrofuranu, mohou vyvolat alergickou alveolitidu i bez předchozího vdechnutí a po vstupu do těla jinými cestami.
Důležitý je nejen fakt, že se alergeny dostávají do dýchacích cest, ale také jejich koncentrace a velikost. Pokud částice nepřesahují 5 mikronů, pak pro ně nebude těžké dostat se do alveol a vyvolat v nich reakci přecitlivělosti.
Vzhledem k tomu, že alergeny, které způsobují EAA, jsou nejčastěji spojeny s profesionálními aktivitami člověka, byly odrůdy alveolitidy pojmenovány pro různé profese:
Farmářské plíce. Antigeny se nacházejí v plesnivějícím seně, mezi nimi: termofilní Actinomycetes, Aspergillus spp., Mycropolyspora faeni, Thermoactinomycas vulgaris.
Plíce milovníků ptáků. Alergeny se nacházejí v exkrementech a srsti ptáků. Stávají se syrovátkovými proteiny ptáků.
Bagassoz. Alergenem je cukrová třtina, konkrétně Mycropolysporal faeni a Thermoactinomycas sacchari.
Plíce lidí, kteří pěstují houby. Zdrojem alergenů se stává kompost a jako antigeny působí Mycropolysporal faeni a Thermoactinomycas vulgaris.
Plíce osob používajících kondicionéry. Zdrojem antigenů jsou zvlhčovače, ohřívače a klimatizace. Senzibilizaci vyvolávají patogeny jako: Thermoactinomycas vulgaris, Thermoactinomycas viridis, Ameba, Fungi.
Suberose. Kůra korkového stromu se stává zdrojem alergenů a jako alergen se chová Penicillum časté.
Sládci světlého sladu. Zdrojem antigenů je plesnivý ječmen a samotným alergenem je Aspergillus clavatus.
Sýrová nemoc. Zdrojem antigenů jsou částice sýra a plísní a samotným antigenem je Penicillum cseii.
Sequoyz. Alergeny se nacházejí v prachu ze sekvojového dřeva. Jsou zastoupeny Graphium spp., upullaria spp., Alternaria spp.
Výrobci plicních mycích prostředků. Alergen se nachází v enzymech a detergentech. Je reprezentován Bacillus subtitus.
Pracovníci plicní laboratoře. Zdrojem alergenů jsou lupy a moč hlodavců a samotné alergeny jsou zastoupeny bílkovinami jejich moči.
Prášek z hypofýzy na čichání plic. Antigen je reprezentován prasečími a hovězími proteiny, které se nacházejí v prášku hypofýzy.
Plíce používané při výrobě plastů. Zdrojem vedoucím ke senzibilizaci jsou diisokyanáty. Alergeny jsou: Toluen diiosocianát, difenylmethandiisocianát.
Letní pneumonitida. Nemoc se vyvíjí v důsledku vdechování prachu z vlhkých obytných prostor. Patologie je rozšířená v Japonsku. Trichosporon cutaneum se stává zdrojem alergenů.
Z uvedených alergenů z hlediska rozvoje exogenní alergické alveolitidy mají zvláštní význam termofilní aktinomycety a ptačí antigeny. V oblastech s vysokým rozvojem zemědělství zaujímají přední místo ve výskytu EAA právě aktinomycety. Jsou zastoupeny bakteriemi, které nepřesahují velikost 1 mikronu. Charakteristickým rysem takových mikroorganismů je, že mají vlastnosti nejen mikrobů, ale také hub. Mnoho teplomilných aktinomycet se nachází v půdě, v kompostu, ve vodě. Žijí také v klimatizacích.
Takové typy termofilních aktinomycet vedou k rozvoji exogenní alergické alveolitidy, jako jsou: Mycropolyspora faeni, Thermoactinomycas vulgaris, Thermoactinomycas viridis, Thermoactinomycas sacchari, Thermoactinomycas scandidum.
Všichni uvedení zástupci flóry patogenní pro člověka se začnou aktivně množit při teplotě 50-60 °C. Právě za takových podmínek se spouští procesy rozpadu organické hmoty. Podobná teplota je udržována v topných systémech. Aktinomycety mohou způsobit bagasózu (onemocnění plic u lidí pracujících s cukrovou třtinou), způsobit onemocnění zvané „farmářské plíce“, „plíce houbařů (houbařů)“ atd. Všechny jsou uvedeny výše.
Antigeny, které ovlivňují lidi při interakci s ptáky, jsou sérové proteiny. Jedná se o albumin a gamaglobuliny. Jsou přítomny v ptačím trusu, v sekretech z kožních žláz holubů, papoušků, kanárů atd.
Lidé, kteří se starají o ptáky, trpí alveolitidou při dlouhodobé a pravidelné interakci se zvířaty. Proteiny skotu, stejně jako prasat, jsou schopny vyvolat onemocnění.
Nejaktivnějším houbovým antigenem je Aspergillus spp. Různé druhy tohoto mikroorganismu mohou způsobit suberózu, plíce pivovarníka sladu nebo plíce sýraře.
Je marné věřit, že když člověk žije ve městě a nedělá zemědělství, nemůže onemocnět exogenní alergickou alveolitidou. Ve skutečnosti se Aspergillus fumigatus daří ve vlhkých prostorách, které jsou zřídka větrané. Pokud je v nich vysoká teplota, začnou se mikroorganismy rychle množit.
Riziko rozvoje alergické alveolitidy jsou také lidé, jejichž profesionální činnosti jsou spojeny s reaktogenními chemickými sloučeninami, například plasty, pryskyřicemi, barvami, polyuretanem. Za zvláště nebezpečné jsou považovány anhydrid kyseliny ftalové a diisokyanát.
V závislosti na zemi lze vysledovat následující prevalenci různých typů alergické alveolitidy:
Plíce milovníků andulky jsou nejčastěji diagnostikovány u obyvatel Spojeného království.
Plíce osob používajících klimatizaci a zvlhčovače jsou v Americe.
Letní typ alveolitidy, způsobený sezónním rozmnožováním hub druhu Trichosporon cutaneun, je u Japonců diagnostikován v 75 % případů.
V Moskvě a ve městech s velkými průmyslovými podniky jsou nejčastěji detekováni pacienti s reakcí na ptačí a houbové antigeny.
Patogeneze exogenní alergické alveolitidy
Dýchací systém člověka se pravidelně setkává s prachovými částicemi. A to platí pro organické i anorganické nečistoty. Bylo zjištěno, že antigeny stejného typu mohou způsobit vývoj různých patologií. U někoho se objeví průduškové astma, u jiného chronická rýma. Existují také lidé, kteří projevují alergickou dermatózu, tedy kožní léze. Nesmíme zapomenout na zánět spojivek alergického charakteru. Exogenní alveolitida samozřejmě není poslední v seznamu uvedených patologií. Jaký druh onemocnění se u konkrétního člověka rozvine, závisí na síle expozice, na typu alergenu, stavu imunitního systému organismu a dalších faktorech.
Aby se u pacienta projevila exogenní alergická alveolitida, je nutná kombinace několika faktorů:
Dostatečná dávka alergenů, které se dostaly do dýchacích cest.
Dlouhodobé vystavení dýchacímu systému.
Určitá velikost patologických částic, která je 5 mikronů. Méně často se onemocnění rozvíjí, když velké antigeny vstoupí do dýchacího systému. V tomto případě by se měly usadit v proximálních průduškách.
Naprostá většina lidí, kteří se s takovými alergeny setkají, EAA netrpí. Vědci se proto domnívají, že na lidské tělo by mělo působit více faktorů najednou. Nejsou dostatečně prozkoumány, ale existuje předpoklad, že na genetice a stavu imunity záleží.
Exogenní alergická alveolitida je právem označována jako imunopatologická onemocnění, jejichž nepochybnou příčinou jsou alergické reakce typu 3 a 4. Nelze opomíjet ani neimunitní záněty.
Třetí typ imunologické reakce má zvláštní význam v počátečních fázích vývoje patologie. K tvorbě imunitních komplexů dochází přímo v intersticiu plic při interakci patologického antigenu s protilátkami třídy IgG. Tvorba imunitních komplexů vede k tomu, že jsou poškozeny alveoly a intersticium, zvyšuje se propustnost cév, které je krmí.
Výsledné imunitní komplexy způsobují aktivaci komplementového systému a alveolárních makrofágů. V důsledku toho se uvolňují toxické a protizánětlivé produkty, hydrolytické enzymy, cytokiny (tumor nekrotizující faktor – TNF-a a interleukin-1). To vše vyvolává zánětlivou reakci na lokální úrovni.
Následně buňky a matricové složky intersticia začnou odumírat, zánět se stává intenzivnějším. Do místa léze je dodáváno značné množství monocytů a lymfocytů. Zajišťují zachování hypersenzitivní reakce opožděného typu.
Fakta, která potvrzují, že imunokomplexní reakce jsou důležité u exogenní alergické alveolitidy:
Po interakci s antigenem se zánět rozvíjí rychle, během 4-8 hodin.
Ve výplachech exsudátu z průdušek a alveolů a také v sérové části krve se nacházejí vysoké koncentrace protilátek třídy IgG.
V plicní tkáni odebrané na histologii se u pacientů s akutní formou onemocnění nachází imunoglobulin, složky komplementu a vlastní antigeny. Všechny tyto látky jsou imunitní komplexy.
Při provádění kožních testů s použitím vysoce purifikovaných antigenů, které jsou pro konkrétního pacienta patologické, se rozvine klasická reakce typu Arthus.
Po provedení provokativních testů s inhalací patogenů se počet neutrofilů u pacientů v tekutině bronchoalveolární laváže zvyšuje.
Imunitní reakce typu 4 zahrnují hypersenzitivitu opožděného typu CD+ T-buněk a cytotoxicitu CD8+ T-buněk. Po vstupu antigenů do dýchacího systému se za 1-2 dny vyvinou reakce opožděného typu. Poškození imunitních komplexů vede k uvolnění cytokinů. Ty zase způsobují, že leukocyty a endotel plicní tkáně exprimují adhezivní molekuly na povrchu. Reagují na ně monocyty a další lymfocyty, které se aktivně dostávají do místa zánětlivé reakce.
Interferon gama zároveň aktivuje makrofágy, které produkují CD4 + lymfocyty. To je charakteristickým znakem reakce opožděného typu, která díky makrofágům trvá dlouhou dobu. V důsledku toho se u pacienta tvoří granulomy, kolagen se začíná uvolňovat v nadměrném množství (fibroblasty jsou aktivovány růstovými buňkami) a vzniká intersticiální fibróza.
Fakta, která potvrzují, že u exogenní alergické alveolitidy jsou důležité opožděné imunologické reakce typu 4:
T-lymfocyty se nacházejí v krevní paměti. Jsou přítomny v plicní tkáni pacientů.
U pacientů s akutní a subakutní exogenní alergickou alveolitidou jsou detekovány granulomy, infiltráty s akumulací lymfocytů a monocytů a také intersticiální fibróza.
Experimenty na laboratorních zvířatech s EAA ukázaly, že CD4+ T-lymfocyty jsou nutné pro vyvolání onemocnění.
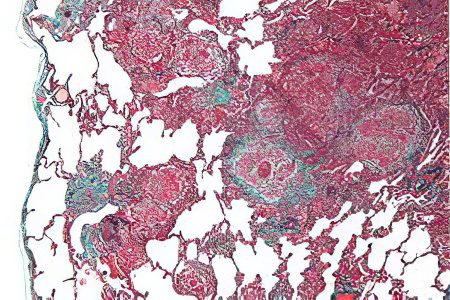
Histologický obraz EAA
Ve většině případů mají pacienti s exogenní alergickou alveolitidou granulomy bez sraženého plaku. Jsou detekovány u 79–90 % pacientů.
Aby nedošlo k záměně granulomů, které se vyvíjejí s EAA a sarkoidózou, musíte věnovat pozornost následujícím rozdílům:
U EAA jsou granulomy menší.
Granulomy nemají jasné hranice.
Granulomy obsahují více lymfocytů.
Alveolární stěny u EAA jsou ztluštělé, mají lymfocytární infiltráty.
Po vyloučení kontaktu s antigenem granulomy samy zmizí do šesti měsíců.
U exogenní alergické alveolitidy je zánětlivý proces způsoben lymfocyty, monocyty, makrofágy a plazmatickými buňkami. Pěnivé alveolární makrofágy se hromadí uvnitř samotných alveolů a lymfocyty v intersticiu. Když se nemoc právě začala rozvíjet, pacienti mají proteinový a fibrinózní výpotek, který se nachází uvnitř alveol. Pacienti jsou také diagnostikováni s bronchiolitidou, lymfatickými folikuly, peribronchiálními zánětlivými infiltráty, které jsou koncentrovány v malých dýchacích cestách.
Nemoc je tedy charakterizována triádou morfologických změn:
Alveolitida.
Granulomatóza.
Bronchiolitida.
I když někdy může jedno ze znamení vypadnout. Vzácně se u pacientů s exogenní alergickou alveolitidou rozvine vaskulitida. U pacienta byl diagnostikován posmrtně, jak je uvedeno v příslušných dokumentech. U pacientů s plicní hypertenzí dochází k hypertrofii tepen a arteriol.
Chronický průběh EAA vede k fibrinózním změnám, které mohou mít různou intenzitu. Jsou však charakteristické nejen pro exogenní alergickou alveolitidu, ale i pro další chronická plicní onemocnění. Nelze jej proto nazvat patognomickým znakem. Při dlouhodobé alveolitidě u pacientů dochází v plicním parenchymu k patologickým změnám typu voštinové plíce.
Příznaky exogenní alergické alveolitidy

Onemocnění se vyvíjí nejčastěji u lidí, kteří nejsou náchylní k alergickým reakcím. Patologie se projevuje po delší interakci se zdroji, šířením antigenů.
Exogenní alergická alveolitida se může vyskytovat ve 3 typech:
Akutní příznaky
Akutní forma onemocnění nastává poté, co se do dýchacích cest dostane velké množství antigenu. To se může stát jak doma, tak v práci nebo dokonce na ulici.
Po 4-12 hodinách se tělesná teplota člověka zvýší na vysoké hodnoty, rozvine se zimnice a zvýší se slabost. Na hrudi je tíha, pacient začíná kašlat, pronásleduje ho dušnost. Objevují se bolesti kloubů a svalů. Sputum během kašle se často neobjevuje. Pokud odejde, tak je malý a skládá se převážně z hlenu.
Dalším příznakem charakteristickým pro akutní EAA je bolest hlavy, která se zaměřuje na čelo.
Při vyšetření lékař zaznamená cyanózu kůže. Při poslechu plic jsou slyšet krepitace a sípání.
Po 1-3 dnech příznaky onemocnění vymizí, ale po další interakci s alergenem se opět zvýší. Celková slabost a letargie v kombinaci s dušností může člověka rušit i několik týdnů po vyléčení akutního stadia nemoci.
Akutní forma onemocnění není často diagnostikována. Proto si jej lékaři pletou se SARS, vyprovokovaným viry nebo mykoplazmaty. Odborníci by si měli dávat pozor na zemědělce a také rozlišovat mezi příznaky EAA a příznaky plicní mykotoxikózy, které se rozvíjejí, když se spóry plísní dostanou do plicní tkáně. U pacientů s myotoxikózou neprokazuje rentgenové vyšetření plic žádné patologické změny a v sérové části krve nejsou žádné precipitující protilátky.
subakutní příznaky
Příznaky subakutní formy onemocnění nejsou tak výrazné jako u akutní formy alveolitidy. Taková alveolitida se vyvíjí v důsledku prodloužené inhalace antigenů. Nejčastěji se to děje doma. Subakutní zánět je tedy ve většině případů vyvolán péčí o drůbež.
Mezi hlavní projevy subakutní exogenní alergické alveolitidy patří:
Dušnost, která se zhoršuje po fyzické aktivitě člověka.
Zvýšená únava.
Kašel, který produkuje čisté sputum.
V počáteční fázi vývoje patologie se může zvýšit tělesná teplota.
Crepitus při poslechu plic bude jemný.
Je důležité odlišit subakutní EAA od sarkoidózy a dalších intersticiálních onemocnění.
Příznaky chronického typu
Chronická forma onemocnění se vyvíjí u lidí, kteří dlouhodobě interagují s malými dávkami antigenů. Subakutní alveolitida se navíc může stát chronickou, pokud není léčena.
Chronický průběh onemocnění je indikován příznaky, jako jsou:
Postupem času se zvyšuje dušnost, která se projevuje fyzickou námahou.
Výrazné hubnutí, které může dosáhnout anorexie.
Onemocnění hrozí rozvojem cor pulmonale, intersticiální fibrózou, srdečním a respiračním selháním. Vzhledem k tomu, že se chronická exogenní alergická alveolitida začíná vyvíjet latentně a nevykazuje závažné příznaky, je její diagnóza obtížná.
Diagnostika exogenní alergické alveolitidy

K identifikaci onemocnění je nutné se spolehnout na rentgenové vyšetření plic. V závislosti na stupni vývoje alveolitidy a její formě se budou radiologické příznaky lišit.
Akutní a subakutní forma onemocnění vede ke snížení průhlednosti polí jako je broušené sklo a k šíření zákalů s nodulární síťovinou. Velikost uzlů nepřesahuje 3 mm. Lze je nalézt po celém povrchu plic.
Horní část plic a jejich bazální úseky nejsou pokryty uzly. Pokud osoba přestane interagovat s antigeny, pak po 1-1,5 měsíci zmizí radiologické příznaky onemocnění.
Pokud má onemocnění chronický průběh, pak jsou na rentgenovém snímku viditelné lineární stíny s jasným obrysem, tmavé oblasti reprezentované uzly, změny v intersticiu a zmenšení velikosti plicních polí. Když má patologie běžící průběh, je vizualizována voštinová plíce.
CT je metoda, která má mnohem vyšší přesnost ve srovnání s radiografií. Studie odhaluje známky EAA, které jsou neviditelné standardní rentgenovou snímkou.
Krevní test u pacientů s EAA je charakterizován následujícími změnami:
Leukocytóza až 12-15×103/ml Méně často dosahuje hladina leukocytů úrovně 20-30×103/ ml.
Vzorec leukocytů se posouvá doleva.
Ke zvýšení hladiny eozinofilů nedochází, nebo se může mírně zvýšit.
ESR u 31 % pacientů stoupá na 20 mm/h, u 8 % pacientů až na 40 mm/h. U ostatních pacientů zůstává ESR v normálním rozmezí.
Zvyšuje se hladina lgM a lgG. Někdy dochází ke skoku u imunoglobulinů třídy A.
U některých pacientů se aktivuje revmatoidní faktor.
Zvyšuje úroveň celkového LDH. Pokud k tomu dojde, pak lze mít podezření na akutní zánět v plicním parenchymu.
K potvrzení diagnózy se používají metody Ouchterlony double difusion, micro-Ouchterlony, counter imunoelektroforéza a ELISA (ELISA, ELIEDA). Umožňují identifikovat specifické precipitující protilátky proti antigenům, které alergii způsobily.
V akutní fázi onemocnění budou precipitující protilátky kolovat v krvi prakticky každého pacienta. Když alergen přestane interagovat s plicní tkání pacientů, hladina protilátek klesá. V sérové části krve však mohou být přítomny po dlouhou dobu (až 3 roky).
Když je onemocnění chronické, protilátky nejsou detekovány. Existuje také možnost falešně pozitivních výsledků. U chovatelů bez příznaků alveolitidy jsou zjištěny v 9-22 % případů a u milovníků ptactva v 51 % případů.
U pacientů s EAA hodnota precipitujících protilátek nekoreluje s aktivitou patologického procesu. Jejich úroveň může být ovlivněna řadou faktorů. Takže u kuřáků se to bude podceňovat. Proto nelze detekci specifických protilátek považovat za důkaz EAA. Jejich nepřítomnost v krvi zároveň neznamená, že neexistuje žádná nemoc. Protilátky by se však neměly odepisovat, protože za přítomnosti vhodných klinických příznaků mohou posílit stávající předpoklad.
Test na snížení difuzní kapacity plic je indikativní, protože jiné funkční změny v EAA jsou charakteristické pro jiné typy patologií doprovázené poškozením intersticia plic. Hypoxémie u pacientů s alergickou alveolitidou je pozorována v klidném stavu a zvyšuje se při fyzické námaze. Porušení ventilace plic nastává restriktivním typem. Známky hyperreaktivity dýchacích cest jsou diagnostikovány u 10–25 % pacientů.
Inhalační testy byly poprvé použity k detekci alergické alveolitidy již v roce 1963. Aerosoly se vyráběly z prachu odebraného z plesnivého sena. U pacientů vedly k exacerbaci příznaků onemocnění. Extrakty odebrané z „čistého sena“ přitom u pacientů takovou reakci nevyvolaly. U zdravých jedinců ani aerosoly s plísní nevyvolaly patologické příznaky.
Provokativní testy u pacientů s bronchiálním astmatem nevyvolávají výskyt rychlých imunologických reakcí, nevyvolávají poruchy ve fungování plic. Zatímco u lidí s pozitivní imunitní reakcí vedou ke změnám ve fungování dýchacího systému, ke zvýšení tělesné teploty, zimnici, slabosti a dušnosti. Po 10-12 hodinách tyto projevy samy zmizí.
Diagnózu EAA je možné potvrdit bez provedení provokativních testů, proto se v moderní lékařské praxi nepoužívají. Používají je pouze odborníci, kteří potřebují potvrdit příčinu onemocnění. Případně stačí pacienta pozorovat v jeho obvyklých podmínkách, například v práci nebo doma, kde dochází ke kontaktu s alergenem.
Bronchoalveolární laváž (BAL) umožňuje posoudit složení obsahu alveolů a vzdálených částí plic. Diagnózu lze potvrdit průkazem pětinásobného nárůstu buněčných elementů v ní a 80 % z nich budou představovat lymfocyty (hlavně T-buňky, konkrétně CD8 + lymfocyty).
Imunoregulační index u pacientů je snížen na méně než jeden. U sarkoidózy je toto číslo 4-5 jednotek. Pokud však byla provedena laváž v prvních 3 dnech po akutním rozvoji alveolitidy, počet neutrofilů se zvýší a lymfocytóza není pozorována.
Laváž navíc umožňuje detekovat desetinásobný nárůst počtu žírných buněk. Tato koncentrace žírných buněk může přetrvávat až 3 měsíce nebo déle po kontaktu s alergenem. Tento ukazatel charakterizuje aktivitu procesu výroby fibrinu. Pokud má onemocnění subakutní průběh, pak budou plazmatické buňky nalezeny ve výplachu.
Provedení diferenciální diagnostiky

Nemoci, od kterých je třeba odlišit exogenní alergickou alveolitidu:
Alveolární rakovina nebo metastázy plic. U rakovinných nádorů neexistuje žádná souvislost mezi příznaky onemocnění, které se objevily, a kontaktem s alergeny. Patologie neustále postupuje, vyznačuje se závažnými projevy. V sérové části krve se neuvolňují precipitující protilátky proti alergenům. Informace lze také objasnit pomocí rentgenu plic.
miliární tuberkulóza. S tímto onemocněním také není žádný vztah s alergeny. Samotná infekce má těžký průběh a dlouhý vývoj. Sérologické techniky umožňují detekovat protilátky proti tuberkulóznímu antigenu, zatímco exoalergenům se nezdají. Nezapomeňte na rentgenové vyšetření.
Sarkoidóza. Toto onemocnění není spojeno s profesionální činností člověka. Při ní jsou postiženy nejen dýchací orgány, ale i další tělesné systémy. Hilové lymfatické uzliny v hrudníku se zanítí na obou stranách, je slabá nebo negativní reakce na tuberkulin. Kveimova reakce bude naopak pozitivní. Sarkoidózu lze potvrdit histologickým vyšetřením.
Jiná fibrotizující alveolitida. S nimi se nejčastěji u pacientů rozvine vaskulitida a systémové poškození pojivové tkáně se týká nejen plic, ale i těla jako celku. Při pochybné diagnóze se provádí plicní biopsie s dalším histologickým vyšetřením získaného materiálu.
Zápal plic. Toto onemocnění se vyvíjí po nachlazení. Na rentgenovém snímku jsou viditelné blackouty, které se objevují v důsledku infiltrace tkání.
MKN-10 řadí exogenní alergickou alveolitidu do třídy X „respirační choroby“.
Objasnění:
J 55 Respirační onemocnění způsobené specifickým prachem.
J 66.0 Byssinóza.
J 66.1 Nemoc placiček lnu.
J 66.2 Kanabióza.
J 66.8 Respirační onemocnění způsobené jiným specifikovaným organickým prachem.
J 67 Hypersenzitivní pneumonitida.
J 67.0 Plíce rolníka (zemědělského dělníka).
J 67.1 Bagassose (na prach z cukrové třtiny)
J 67.2 Plíce chovatele drůbeže.
J 67.3 Suberoz
J 67.4 Sladovníkova plíce.
J 67.5 Dělnice houbová.
J 67.6 Javorová kůra plíce.
J 67.8 Hypersenzitivní pneumonitida způsobená jinými organickými prachy.
J 67.9 Hypersenzitivní pneumonitida způsobená jiným nespecifikovaným organickým prachem.
Diagnózu lze formulovat takto:
Exogenní alergická alveolitida (farmářské plíce), akutní forma.
Léková alergická alveolitida způsobená furazolidonem, subakutní forma, s respiračním selháním.
Exogenní alergická alveolitida (plíce chovatele drůbeže), chronická forma. Chronická plicní srdce, chronická bronchitida.
Léčba exogenní alergické alveolitidy
Pro zvládnutí onemocnění je nutné zcela vyloučit interakci pacienta a alergenu. Osoba při práci musí používat masky, speciální filtry. Je velmi žádoucí změnit zaměstnání a své návyky. Aby se zabránilo progresi patologie, je důležité ji identifikovat v raných fázích vývoje. Pokud kontakt s alergenem pokračuje, změny na plicích se stanou nevratnými.
Závažný průběh alveolitidy vyžaduje jmenování glukokortikosteroidů. Může je předepsat pouze lékař, po domluvě.
Pacientům s hyperreaktivitou plic jsou předepisovány inhalační bronchodilatátory. Pokud onemocnění vedlo k rozvoji komplikací, pak se používají antibiotika, diuretika, kyslík atd.
Prognóza a prevence

Aby se zabránilo rozvoji onemocnění, je nutné minimalizovat veškerý možný kontakt s alergeny. Seno by tedy mělo být důkladně vysušeno, sila by měly být otevřené. Výrobní prostory by měly být důkladně větrány, a pokud se v nich nacházejí zvířata a ptáci, je třeba přísně dodržovat hygienické a hygienické požadavky. Klimatizační a ventilační systémy musí být zpracovány kvalitně a včas atd.
Pokud se alveolitida již rozvinula, měl by pacient vyloučit kontakt s alergeny. Když se profesionální činnost stane chybou, práce se změní.
Prognóza se liší. Pokud byla nemoc diagnostikována v počátečních stádiích, pak se patologie může vyřešit sama. Relapsy alveolitidy vedou k tomu, že plicní tkáň prochází nevratnými změnami. To zhoršuje prognózu, stejně jako komplikace alveolitidy nebo jejího chronického průběhu.









